Отже, коли ми говорили минулого разу, то обговорювали імунітет. Ну, як ви вже знаєте, імунітет, або верхня частина імунітету, це результат дії білих лімфоцитів. А функцією лімфоцитів є виробництво антитіл у відповідь на чужорідні антигени. Вірно. І ми в деталях розібрали, як антитіла допомагають позбутися цих чужорідних антигенів.
Ще один момент, який варто зазначити, полягає в тому, що дуже часто наявність певного антитіла вказує на наявність певного антигена. І такою формулюванням я намагаюся вам пояснити. Давайте спершу розберемо приклад. Наприклад, як ми визначаємо, що в людини ВІЛ-інфекція, що в нього вірус імунодефіциту людини? Як визначити, що він заражений цим вірусом? Очевидно, можна виявити сам вірус, вірно? Але це буде все одно, що шукати м’ячик для пінг-понгу по всій території США. Віруси дуже, дуже, дуже крихітні, і вам потрібно дивитися прямо на них із високою роздільною здатністю. Тобто, якщо, наприклад, взяти зразок вашої крові і дивитися на нього через електронний мікроскоп, ви зараз здатні просканувати лише дуже маленький участок. І шанс побачити там вірус становить приблизно один на мільярд. Тільки уявіть, що ви намагаєтеся просканувати всю вашу біологічну рідину в пошуках ВІЛ. Так, це займе цілу вічність. І навіть виявивши вірус, його буде важко ідентифікувати, бо багато вірусів морфологічно схожі. Тобто у них дуже схожа структура. Тож ще не факт, що ви дивитеся на потрібний вам вірус.
Тому спроба знайти вірус у вашій біологічній рідині чи в ваших тканинах перебуває на межі можливого, якщо тільки цими вірусами не кишить весь організм. Тож для перевірки наявності вірусу зазвичай дивляться, чи виробляєте ви відповідні антитіла. Набагато легше провести хімічний аналіз крові і виявити в ній антитіла, ніж виявити сам вірус. Якщо, наприклад, нам потрібно визначити, чи хворіли ви на вітрянку, ми не будемо вишукувати у вас вірус вітрянки. Ми перевіримо, чи є у вас антитіла від вітрянки, чи ні. Розумієте? Якщо ви виробляєте або виробляли антитіла, і в крові їх хоч трохи залишилося, ми можемо зробити висновок, що в вашому організмі був цей вірус. Ми вимірюємо так званий титр антитіл. І знову ж таки, для вас це не суть важливо. Титр просто означає концентрацію певного антитіла. Тобто ми вимірюємо концентрацію, ми перевіряємо наявність конкретного виду антитіл, що свідчить про наявність антигена в даний момент або в минулому. Тож це дуже важливо і повсюдна діагностична процедура.
Це що стосується гуморального імунітету. Треба було одразу це записати. Імунітет поділяється на два види. Забув одразу записати — на дві частини: гуморальний імунітет і другий вид — це клітинний імунітет. Отак, клітинний імунітет виникає в результаті того, що антиген, якась чужорідна частинка, стимулює лімфоцити. Ну, і ви вже знаєте всю передісторію: якщо взяти всі лімфоцити вашого тіла, вони будуть або похідними ембріональних Т-лімфоцитів, або похідними ембріональних В-лімфоцитів. Коли ви були ембріоном, ваші примітивні лімфоцити або дозрівали у вилочковій залозі, або ні. Потім усі ці клітини заселили вашу лімфоїдну тканину — лімфовузли, селезінку і так далі. Там вони почали ділитися і підтримувати популяцію всіх ваших В-лімфоцитів, лімфоцитів.
Так от, коли ми активуємо Т-лімфоцит, ми запускаємо так званий клітинний імунітет. Коли говорять про клітинний імунітет, то мають на увазі саме діяльність лімфоцитів. Ось таке загальне правило. І, звісно, коли ми говоримо про загальні правила, це само собою означає, що вони працюють у більшості випадків, але не завжди. Тому для зручності корисно пам’ятати загальні правила, і це якраз одне з них.
Добре, отак, клітинні антигени з більшою ймовірністю простимулюють клітинний імунітет, ніж гуморальний. І коли я кажу клітинний антиген, то маю на увазі чужорідну частинку, яка є частиною клітини. Тобто чужорідна розпізнавана частинка, як правило, білок, що виступає частиною клітини. Тому частіше клітинний імунітет активується в присутності чужорідної клітини, наприклад, бактерій. Більш незвичайним випадком буде пересаджена тканина. Якщо вам пересадити нирку чи печінку, чи щось ще, то всі вони, зрозуміло, чужорідні і складаються з чужорідних клітин. А це простимулює ваш клітинний імунітет. Тобто ваші Т-лімфоцити спробують розібратися із ситуацією.
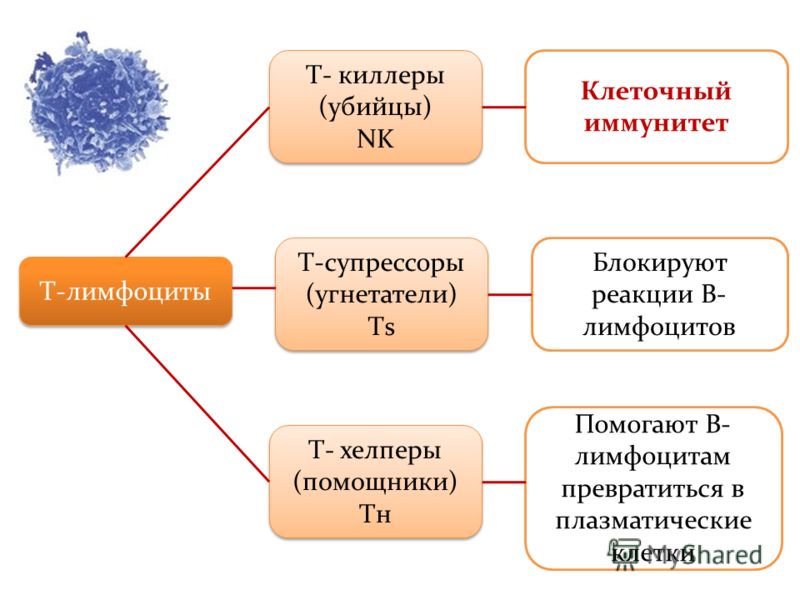
Отак, є три типи Т-лімфоцитів, розрізняють три типи цих клітин. Перший тип у моєму списку — це так звана Т-клітина. Аббревіатура означає цитотоксичні лімфоцити, тобто велика Т, маленька с. Так от, зазвичай у повсякденних обговореннях із фізіології та медицини їх називають Т-кілери. Сама назва «цитотоксичний» говорить про його функції, верно? Він виробляє токсини, отруту для клітин. Ну, і, звісно, в першу чергу ми маємо на увазі чужорідні клітини.
Отже, Т-кілери. Історія починається з того, що до нас проникає якась чужорідна клітина, наприклад, бактерія. І на її поверхні є білки, що дозволяють її розпізнати. А ось тут перебувають Т-кілери, ось він. І коли я малюю все це, мене завжди турбує, що бактерія занадто велика порівняно з Т-лімфоцитом. У реальності бактерія буде ось так поруч із Т-лімфоцитом, по суті, маленька крупинка порівняно з розміром клітини. Ну, так от, Т-лімфоцити, у свою чергу, починають виробляти токсичні хімікати. Уявіть таке хмаринку з хімікатів, які токсичні для біохімії бактерії і які заповнюють середовище навколо неї, призводячи до її загибелі. Тобто дана речовина працює як токсин для чужорідної клітини. Його виробляють Т-кілери.
І, звісно, одразу видно проблему такого виду захисту. Та й взагалі загальна проблема майже всіх видів захисту, включно з антитілами, в тому, що нам необхідний безпосередній контакт між антитілом, ну чи, в нашому випадку, клітиною і загарбником. І щоб досягти значущих результатів, нам знадобиться безліч цих Т-кілерів. І, звісно, для цього у нас і передбачена система комплементу, яку ми обговорили на попередній лекції. Пам’ятаєте, що комплемент — це ланцюжок взаємодіючих білків плазми, який викликає захисну реакцію. І, само собою, цих комплементів величезна кількість, тому вони ідеально підходять у ролі підсилювача захисних реакцій. Ось основна ідея.
Це що стосується Т-кілерів. Далі, другий тип Т-лімфоцитів називається Т-хелпер. Скорочено він пишеться з великої Т і маленької h. Тобто клітини-хелпери, Т-лімфоцити. Ці клітини вельми цікаві. Їхня задача — передавати розпізнавальні ознаки іншим лімфоцитам. Добре, ось загальна ідея. Якщо взяти Т-хелпер, ось він, наш хелпер. Він, у свою чергу, почне виділяти спеціальні хімікати, щось на кшталт оголошення «розшукується» з детальним описом антигена. Такі оголошення служать сповіщенням про чужорідний антиген. І інші лімфоцити реагують на цей хімічний сигнал. Вони відгукуються на це оголошення про розшук і вживають заходів щодо позбуття цього антигена.
Ладно, давайте запишемо всі деталі. Ще раз: ось наша клітина-хелпер, вона контактує з антигеном, виділяє хімікат, який потім потрапляє до лімфоцитів, які у відповідь починають виробляти антитіла для знищення чи знешкодження цього антигена. Добре, тож ви бачите, наскільки корисні Т-хелпери в плані патрулювання і виявлення антигенів. І вони здатні виділити сигнальні хімікати, які стимулюють цілу армію захисних клітин. І це стимулює їх до активації своїх захисних механізмів, у даному випадку антитіл.
Цікавий факт, що в наш час саме ці клітини, Т-хелпери, і вражає вірус ВІЛ. А тепер подумайте, що це означає. ВІЛ — це вірус імунодефіциту людини, який викликає дефіцит імунної реакції у своїх жертв. І модно дефіцит. І цільовими клітинами цього вірусу якраз і є Т-хелпери. Тобто ВІЛ інфікує Т-лімфоцити, клітини. Що призводить до втрати цього аспекту імунітету. І що ж тоді відбувається з ВІЛ-інфікованим? У кінцевому підсумку у них розвивається синдром набутого імунодефіциту, верно? У них розвивається СНІД.
І що ж це? Якщо хтось хворий на СНІД, які в нього симптоми? Ну, як я вже сказав, у нього імунодефіцит. І проявляється він у двох аспектах. По-перше, хворий стає вразливим до різних дивних інфекцій, наприклад, грибкової пневмонії, ураження легень грибковою інфекцією. Ви чули коли-небудь, щоб хтось не ВІЛ-інфікований хворів на грибкову пневмонію? Єдина категорія людей, які зазвичай заражаються грибковою пневмонією, — це, як правило, немовлята і люди похилого віку. А чому? Ну, тому що у немовлят імунна система ще не сформувалася, вона не працює на повну силу, як у дорослого, так? У старості, само собою, імунна система, навпаки, вже не працює або погано працює. Тому у тих і інших знижена опірність, знижена резистентність до цього грибка. Розумієте?
Ось так, у нормальної дорослої людини ви ніколи не зустрінете грибкову пневмонію. Її просто немає. Бактеріальна пневмонія — так. Вірусна пневмонія — теж так. Але не грибкова пневмонія. І головна причина в тому, що наша імунна система зазвичай із нею розправляється. Але, само собою, наша захисна система залежить від тих хелперів, щоб розпізнати грибок і розіслати оголошення про розшук усім іншим захисним клітинам, так. І тоді вони змітають грибок, і ми навіть не помічаємо, що ми взагалі були інфіковані.
Або, наприклад, грибковий менінгіт. ВІЛ-інфіковані теж заражаються грибком в оболонках центральної нервової системи, в оболонках мозку. Повторюся, люди хворіють на бактеріальний або вірусний менінгіт, але грибковим — ніколи. Тільки в випадках, коли імунітет суттєво ослаблений. У наш час це, як правило, люди з ВІЛ або люди, які приймають імуносупресивні препарати, щоб цілеспрямовано придушити свою імунну систему, щоб уникнути відторгнення пересаджених органів чи тканин.
Тож хворі на СНІД схильні до дивних, незвичайних інфекцій. Далі, другий момент — це схильність до розвитку певного виду раку. Це так звана лімфома Беркітта. І ви навряд чи зустрінете її у нормальних людей, хіба що в дуже рідкісних випадках. А от у хворих на СНІД це дуже поширена патологія. Ідея в тому, що з’являється ракова клітина, і, звісно, чим вона більш злоякісна, тим більш чужорідною вона є. І, як правило, наша імунна система розпізнає і ліквідує такі клітини. Але у хворих на СНІД цього не відбувається. Від чого розвивається лімфома, аномальна пухлина. Тож, думаю, ви усвідомлюєте повсякденну важливість Т-хелперів, лімфоцитів. Вони активують різні частини нашого імунітету, запобігаючи зараженню певними видами інфекцій, якими хворіють люди з пригніченою імунною системою. Це хелпери, наш другий вид лімфоцитів.
Питання по вищевикладеному? Відмінно. Тепер є ще третій тип лімфоцитів. Це третій тип клітин, і називається він регуляторною або супресорною клітиною. Скорочено пишуть велика Т і маленька s, супресорна, ця клітина, або супресорні Т-лімфоцити. Її назва вже говорить про її функції. Вона обмежує розмах імунних реакцій. Інакше кажучи, вона утримує імунну систему від атаки власних тканин. Тобто не дає напасти на самого себе, на свої власні тканини.
І, як ви можете здогадатися, такі речі ми дізнаємося, коли вони перестають працювати. Є люди, у яких недостатньо розвинений механізм придушення імунної системи, і як наслідок, у них гіперактивний імунітет. Отак, якщо понизити діяльність цих клітин, результатом буде аутоімунітет, тобто ваша імунна система почне атакувати ваші власні тканини. Класичний приклад — це так звана СКВ. Знаєте, що це? Системна червона вовчанка. Або в побуті її просто називають вовчанка. Це автоімунне захворювання. Це захворювання, при якому імунна система починає атакувати компоненти наших сполучних тканин. Вона атакує певний вид колагенових білків. У людей із вовчанкою запалена шкіра, запалені суглоби, запалені серцеві клапани, тому що їхня імунна система атакує ці тканини і, відповідно, пошкоджує їх. Розумієте?
Добре. Так от, коли ви думаєте про клітинний імунітет, пам’ятайте про три основні види Т-лімфоцитів: кілери, хелпери, супресори. Так. Ви питаєте, чи не можна просто прищепити людей від усіх хвороб? Створення ефективної вакцини — це якраз те, над чим невтомно працюють останні п’ятнадцять років. Але, як бачите, це не завжди просто. Коли ви берете вірусний білок, модифікуєте його, а потім вводите всередину, людина може сформувати імунну реакцію на сам білок, але не обов’язково на вірус цілком. От такі справи. Звісно, це завжди заповітна мета — розробити діючу вакцину. Але у нас немає вакцини проти кожного вірусу.
І проблема не тільки в цьому. Подумайте, візьміть, наприклад, вірус застуди. Іноді можна розробити вакцину проти вірусу застуди, але він постійно змінюється. Те ж саме з вірусом грипу — він постійно мутує. Розумієте? Добре.
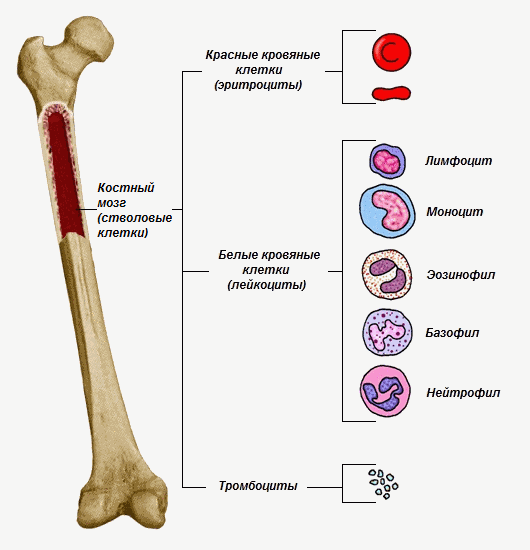
Тепер перейдемо до іншої частини захисту. Як ми згадували раніше, захисна система ділиться на дві частини: імунітет і фагоцитоз. Ось і поговоримо трохи про фагоцитоз. Я неминуче в ході попередніх лекцій згадував деякі моменти, але зараз повторю ще раз, офіційно, так би мовити. Так, клітини, які відповідають за імунітет, називаються лімфоцитами, верно? Клітини, які відповідають за фагоцитоз, діляться на дві категорії. Перше — це макрофаги. Макрофаги виробляються в кістковому мозку.
І знову, я все це вже розповідав, але не зайве буде нагадати ще раз, просто ці моменти не одразу доходять. Кістковий мозок — це тканина, це рідка тканина, як кров. Тобто в ній містяться клітини, але її позаклітинної рідини дуже мало, гелю і волокон. Тому вона не така щільна, як інші тканини. Тобто тканина рідка, бо навколо клітин знаходиться рідина. І кістковий мозок, очевидно, знаходиться в кістковомозкових каналах ваших кісток. Тобто це окремий вид тканини всередині кістковомозкових каналів кісток.
Часто люди плутають і кажуть, що клітини виробляються в кістковому мозку, маючи на увазі, що насправді вони виробляються в кістковомозкових каналах кісток. Яскравий приклад — це лімфовузлики. Ми говорили, що лімфовузлики — це гнізда зростаючих Т-лімфоцитів, пардон, лімфоцитів узагалі. Ціль лімфоцитів, лімфоцитів. Я перераховував вам місця в організмі, де вони знаходяться. Мені здається, я не називав у цьому списку кістковомозкові канали кісток. Якщо подивитися на кістковомозкові канали кісток, простір усередині кістки заповнений ретикулярною сполучною тканиною. У волокнах цієї тканини розташовані лімфовузлики. І, звісно, плюс до всього, у цих волокнах, у цій ваті, розташована тканина, що називається кістковим мозком.
Дуже часто люди роблять висновок, що лімфоцити виробляються в кістковому мозку. Але це не так. Лімфоцити виробляються в лімфовузликах, фолікулах, які знаходяться в кістковомозкових каналах, але вони не є частиною кісткового мозку. Розумієте? Я знаю, що не варто занадто заглиблюватися в ці деталі, але я мушу бути впевнений, що ви розумієте різницю.
Отак, макрофаги виробляються в кістковому мозку. Вони є одним із видів клітин, із яких складається кістковий мозок. Потім вони випускаються в кровотік, потрапляють у кров у вигляді клітини. Ця клітина називається моноцитом. Так, тобто моноцити — це один із видів білих кров’яних клітин. І по суті, моноцити — це лише циркулюючі в крові макрофаги, так. І ще дещо: ці моноцити складають лише кілька відсотків від загальної кількості білих кров’яних клітин. Якщо виміряти кількість, виміряти процентне співвідношення моноцитів, макрофагів до загальної кількості білих кров’яних клітин, ми отримаємо лише кілька відсотків. Два-три відсотки, десь так.
І потім через кровотік макрофаги потрапляють у сполучні тканини по всьому тілу. І знову, коли я думаю про сполучну тканину, то уявляю клей, який утримує наше тіло в єдине ціле. Ми вже це обговорювали. Я казав, що для побудови руки ми почнемо зі скелета, потім протягнемо м’язові волокна, потім протягнемо судини, нерви, обгорнемо все це шкірою. А потім я заллю суміш сполучної тканини всередину. Це буде схоже на гель для укладки волосся, трохи гелю, в якому будуть клітини, трохи волокон усередині гелю. І ось цією сумішшю ми заповнюємо всі порожнини між нашими клітинами і клітинними структурами. Вона утримує вас у цілості, вона вас склеює.
І в товщі цього клею, що заповнює порожнини між клітинами, постійно повзають ці амебоподібні клітини — макрофаги. Так от, я кажу вам, що ці клітини з’являються в кістковому мозку. Вони виробляються в кістковому мозку, потім потрапляють у кровотік, циркулюють по крові у вигляді моноцитів, а потім звідти просочуються в сполучні тканини по всьому тілу, стаючи макрофагами. Повторюся, вони постійно будуть повзати по рихлим сполучним тканинам по всьому організму в пошуках їжі.
І, як я вже казав, вони активуються комплексом антиген-антитіло. Вони переходять у режим шаленого об’їдання завдяки комплексам антиген-антитіло. Тож, обговорюючи захисну систему, завжди варто розуміти, що хоч вона і складається з різних компонентів, усі вони безумовно взаємопов’язані між собою і взаємодіють один із одним як одна цілісна система.
Добре, отак, макрофаг — це перший тип фагоцитів. Тепер другий тип фагоцитів, про який я також згадував, — це нейтрофіл. І нейтрофіли також виробляються в кістковому мозку. Тобто виходить, що в кістковому мозку клітини постійно діляться, виробляючи більше нових клітин. І один із таких видів клітин кісткового мозку — це нейтрофіли, так. Потім, так само, як макрофаги, вони потрапляють у кров і стають одним із типів білих кров’яних клітин. Причому їхня концентрація порівняно з макрофагами набагато вища — десь сорок-шістдесят відсотків від загальної кількості білих кров’яних клітин. Знову уявіть: якщо взяти кров, там більшість клітин — еритроцити. Але періодично трапляється біла кров’яна клітина. Якщо спостерігати за кожною білою кров’яною клітиною, що проходить, то ми помітимо, що більшість із них, понад п’ятдесят відсотків, — це нейтрофіли. Отак, тобто вони циркулюють у нашій крові в досить високій концентрації. Потім, за потреби, вони доставляються до місця запалення. Ну, як, уловлюєте різницю? Макрофаги доставляються в тканини, і доставляються вони у всі тканини безперервно. І потім усе своє подальше життя макрофаги мандрують безмежними просторами наших тканин у пошуках чужорідних частинок.
З іншого боку, нейтрофіли виробляються в кістковому мозку, але, потрапляючи в кровотік, по великому рахунку там і залишаються. Єдиний момент, коли вони покидають кровотік і потрапляють у тканини для виконання своєї фагоцитарної функції, — це наявність запалення. Я докладніше розповім вам про запалення через хвилину. Добре.
Інший момент, який я хочу обговорити, — це доставка фагоцитарних клітин, доставка фагоцитів у тканини. По великому рахунку, є два способи такої доставки. Перше — це підвищена проникність капілярів при запаленні. Тобто щоразу при запаленні, неважливо якому, і, мабуть, найлегший спосіб уявити запалення — це уявити пошкодження тканин. Наприклад, ви порізалися чи подряпалися. Можете уявити так. Можете взяти сусіда по кімнаті, взяти голку і трошки поскребти по його шкірі. Необов’язково робити це занадто сильно, просто швидкими рухами, боліти довго не буде. І, звісно, ви побачите, як це місце почервоніє.
Якщо щось червоніє, про що це говорить? Посилення кровотоку. Саме кровотік робить тканини червоними, верно? Тобто у вас виникає почервоніння, і тканина набрякає. А якщо вона набрякає, то в чому причина? Посилена фільтрація з капілярів, так. Усе. У результаті у нас накопичується більше тканинної рідини, ніж раніше, і тканина набрякає. По суті, це і є запалення — посилення кровотоку і посилення фільтрації.
Якщо я кажу, що ці білі кров’яні тільця, ці захисні клітини, ці фагоцити доставляються до місця пошкодження тканин внаслідок запалення, що я маю на увазі? Ну, якщо у нас підвищується кровотік у капілярах у цьому ділянці разом із руйнуванням тканин, то логічно, що цей кровотік зможе доставити більше білих кров’яних тілець, більше фагоцитів до цього ураженого ділянки. А якщо до того ж у нас ще підвищується капілярна проникність, то ці клітини можуть вибратися з капілярів і потрапити в пошкоджену тканину. Тобто виходить, що завдяки збільшеній проникності капілярів при запаленні ми можемо доставити ці фагоцити до тканин.
Так от, якщо ви поріжетеся чи подряпаєте, і тканина розпухне, якщо я зменшуся і буду всередині ваших тканин спостерігати за процесом, який вид фагоцитів, на вашу думку, хлине в це місце першим? Нейтрофіли чи моноцити? Який із них з’явиться раніше? Ну, вважається, що нейтрофіли, так. Тому що нейтрофілів у крові набагато більше, ніж моноцитів, макрофагів. Ну, це ми й маємо в реальності. Нейтрофіли прибувають першими у великих кількостях, а потім пізніше підтягуються макрофаги.
Це дуже важливо розуміти з клінічної точки зору, тому що, якщо визначити місце запалення і взяти зразок тканини, тобто провести біопсію цієї тканини, витягти з неї ексудат, тобто гнійне виділення рідини, а потім перевірити цю рідину під мікроскопом, і якщо ми виявимо, що вона напхана нейтрофілами, але в ній майже немає макрофагів, то можна зробити висновок, що це запалення досить свіже, тобто воно виникло нещодавно.
Цікавий момент у тому, що нейтрофіли працюють недовго, тобто вони відмирають досить швидко. Але макрофаги, потрапивши в цей участок, можуть перебувати там дуже довго. Тож, якщо ми перевіримо запалену тканину і виявимо, що там не так багато нейтрофілів, але багато макрофагів, значить, запалення вже майже закінчилося. Тому що нові нейтрофіли не доставляються, старі поступово відмирають, але накопичені макрофаги досі активні. І за цей час їх накопичилося порівняно багато. Тож ми можемо визначити термін запалення, відбулося воно щойно чи вже на стадії затухання, чисто виходячи зі співвідношення видів білих кров’яних клітин, які там накопичилися. Зрозуміло?
Як я і кажу, це дуже корисний клінічний аналіз. Тобто йдеться про те, як фагоцити доставляються до ділянки, де вони потрібні, до ділянки з інфекцією чи іншими чужорідними частинками. І перший спосіб — це доставка шляхом збільшення капілярної проникності при запаленні.
Давайте я розповім вам історію, яка допоможе краще все це запам’ятати. Коли я приходжу до стоматолога, коли він закінчує всі свої процедури, запломбує зуб, зробить укол чи ще щось, він у кінці дає мені ібупрофен і каже: це допоможе тобі зняти запалення, тому що запалення — це твій ворог. Але чи правий він? Що він насправді має на увазі, так це біль, який виникає через запалення. Біль — це ворог, і вона викликана запаленням. Тому він і пропонує мені прийняти протизапальний засіб, вірно? Прийняти ібупрофен, щоб зупинити запалення, а разом із ним і біль.
Виходячи з того, що ми зараз обговорили, невже запалення дійсно ворог? Що, якщо ми його повністю заблокуємо? І це реально зробити. Можна прийняти ліки, дуже потужні протизапальні ліки, стероїди типу преднізону, які повністю заблокують запалення. Як гадаєте, це хороша ідея? Ви ніколи не вилікуєтеся, тому що ви не зможете доставити фагоцити до потрібної ділянки, щоб позбутися чужорідних матеріалів, бактерій, мертвих клітин і так далі. Певно, надмірне запалення дійсно ворог, але нормальний рівень запалення — це обов’язковий крок у процесі загоєння і в процесі захисту в цілому. Тобто ми доставляємо захисні клітини в потрібну ділянку саме завдяки підвищеній проникності капілярів, розумієте?
Ми також доставляємо фагоцити в тканини за допомогою так званого хемотаксису. Хемотаксис — це одне з тих слів, які зустрічаються на біохімії чи інших просунутих біологічних дисциплінах. Хемотаксис означає рух клітин у певному напрямку, який викликаний хімічним градієнтом. І зазвичай у нашому контексті йдеться про позитивний хемотаксис. Якщо він позитивний, значить рух іде до джерела хімічного подразника.
До речі, ви коли-небудь стикалися з хемотаксисом у звичайному житті? Ви коли-небудь рухалися вздовж хімічного градієнта? Можете уявити ситуацію, коли ви навмисне рухаєтеся вздовж хімічного градієнта? Ну, якщо хтось у коридорі почне смажити попкорн, вам адже не буде складно його знайти, так? Вам лише потрібно слідувати вздовж хімічного градієнта до самого джерела. Це якщо запах приємний. Якщо запах огидний, то, звісно, ви, навпаки, будете віддалятися від цього хімічного подразника, верно?
У цілому, ви, як скупчення клітин, можете рухатися до або від джерела хімікату, ви можете рухатися по хімічному градієнту з місця високої концентрації до місця низької концентрації і навпаки. Ну, так, ідея зрозуміла? Так.
І коли виникає запалення, то існують клітини, що виділяють запальні хімікати. І, само собою, чим далі ми віддаляємося, тим більш розрідженими будуть ці речовини. Я веду до того, що в наших сполучних тканинах знаходяться макрофаги, які здатні йти по сліду цього хімічного градієнта аж до самого джерела. Я хочу, щоб ви уявили наступне: щоразу при порізі, при пошкодженні тканини, ми починаємо виробляти спеціальні хімічні речовини, які викликають запалення, і ці хімікати почнуть дифундувати з цієї ділянки, розходячись усе далі. І тепер макрофаги з найближчих околиць підуть по сліду цих хімікатів. Так, вони будуть слідувати до джерела, до місця з пошкодженими тканинами. І, звісно, дійшовши до мети, макрофаги активуються і починають активно прибирати бактерії, поламані клітини чи інші чужорідні частинки в цій зоні.
Тобто ще раз, ідея в тому, що у нас є два способи доставки фагоцитарних клітин до ділянки, де потрібен фагоцитоз. І вони потраплять туди, тому що це єдине місце з підвищеною проникністю капілярів. Ви зі мною?
Якщо поглянути на кров, ми виявимо в ній усі ці різні білі кров’яні клітини. І в основному ми самі обговорили три види білих кров’яних клітин. Ми говорили про лімфоцити, ми говорили про нейтрофіли, і ми говорили про моноцити. Нейтрофіли, моноцити, очевидно, є фагоцитарними клітинами. Лімфоцити є клітинами імунітету. І ви уловлюєте, що при пошкодженні тканин результатом буде запалення. Ознакою запалення буде підвищена проникність капілярів. При проходженні крові через запалену зону білі кров’яні клітини покидають кровотік, потрапляючи прямо до ділянки запалення, до ділянки пошкодження тканини.
Частина цих клітин будуть лімфоцити, так, які запустять механізм розпізнавання, запустять імунну реакцію, так, вони вироблять антитіла, активують клітинний імунітет, узагалі задіяють обидва види імунітету, приводячи в дію саме цей вид захисту. У свою чергу, посилена проникність капілярів також дозволить фагоцитам зачистити територію від сміття, позбутися будь-яких чужорідних компонентів на цій ділянці. Добре.
Ви зі мною? Це складний процес, але ви повинні в ньому розібратися. Добре, тепер, щоб доповнити нашу картину, давайте поговоримо безпосередньо про запалення. Як взагалі запускається запальний процес? Двома основними способами.
Перший — це хімікати з пошкодженої зони. Якщо убити кілька ваших клітин, вони розпадуться і вироблять певні хімічні речовини, які стимулюють запальну реакцію. Тобто самі пошкоджені клітини здатні виробити хімікати, що запускають запалення. Уловлюєте? Але більш суттєвий ефект мають хімікати, які виділяються клітинами, що стимулюються комплексами антиген-антитіло. Ось це дуже важливий аспект.
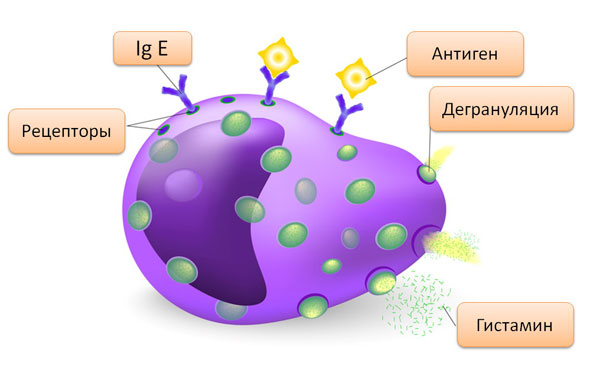
Добре, значить так. Якщо поглянути на сполучну тканину, якщо розглянути гель і волокна, що склеюють нас усіх в одне ціле, то там ми виявимо якийсь вид клітин, який називається мастоцити, або ж тучні клітини, так. Отак, ми знайдемо так звані мастоцити. Я не впевнений, звідки пішла їхня назва. Отак, на поверхні цих мастоцитів є мембранні білки, як, утім, на кожній клітині. Мене бісить, коли доводиться малювати ці клітини з мембранними білками такого розміру. Не забувайте, вони виглядають інакше, набагато, набагато менші. Мені ж треба щось малювати.
Так от, зовні клітина просто всіяна цими різноманітними горбками, які є мембранними білками, що плавають у клітинній мембрані. Але я намалюю лише кілька для прикладу. І тепер до цих мембранних білків кріпляться антитіла. Уявіть: щоразу, коли чужорідна частинка потрапляє в тканини вашого тіла, ви виробляєте проти неї антитіла. І тепер ці антитіла плавають у вашій позаклітинній рідині, так. Б-лімфоцити створюють антитіла, випускають їх у позаклітинну рідину, і вона розносить їх по тілу. Деякі з цих антитіл, або ж певний вид антитіл, закріпиться на мембранних білках мастоцитів.
Ну, як, уявляєте? Подумайте, як виглядатиме цей мастоцит, ось ця клітина. На її поверхні знаходяться мембранні білки, з яких стирчать розпізнавальні кінчики, наче своєрідного антитіла. І ці кінчики спрямовані назовні, у позаклітинну рідину. Основа цього «іґрека» кріпиться до мембранного білка мастоцитів. Тож, по суті, уся поверхня клітини буде покрита цими своєрідними відростками, що стирчать назовні.
І ось що виходить. Антиген, до речі, пам’ятаєте, що таке антиген? Це якась чужорідна частинка, так. Це може бути білок від вірусу, це може бути білок від бактеріальної мембрани, це може бути вільно плаваючий білок, це може бути шматок зруйнованої клітини. Загалом, будь-яка стороння частинка, так. Так от, підпливає цей антиген, і, звісно, він, у свою чергу, прикріпиться до розпізнавального антитіла, так. Антитіла з потрібним ділянкою розпізнавання, яка специфічна для цього конкретного антигена. І це призводить до того, що мембранний білок змінює форму і тим самим запускає каскад реакцій у мастоциті, тобто змінює його фізіологію.
І в результаті мастоцити починають виділяти хімікат, який викликає запалення. Він стимулює запальний процес. І що ж за хімікат зазвичай виробляється? У реальності мастоцити випускають кілька хімічних речовин. А коли у вас виникає запалення, ви приймаєте протизапальний засіб. Що ж це за засоби? Повторіть ще раз. Антигістамін, каже вона. Найпоширеніший вид запального хімікату — це гістамін. Добре.
Ну, як, слідкуєте за думкою? Ось ви вдихаєте пилок. Цей пилок взаємодіє з антитілами, які причеплені до мастоцитів, що розташовані прямо під вистилкою вашого носа. Мастоцити починають виділяти гістамін, і у вас виникає запалення тканини, вона червоніє і набрякає, верно? Ваша слизова оболонка набрякає, у результаті ваш ніс забивається, і вам доводиться приймати антигістамін. Ви приймаєте Бенадрил або інший антигістамінний препарат, так. І ви це робите для того, щоб зняти це запалення.
Добре, поговоримо про це детальніше наступного разу. До зустрічі!