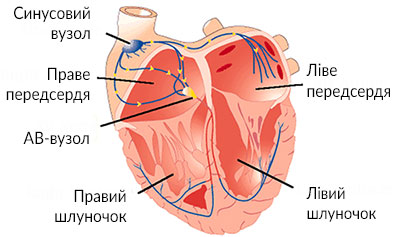
Синусовий вузол (синоатріальний вузол, СА-вузол) є ключовим компонентом провідної системи серця, який відіграє центральну роль у регуляції серцевого ритму.
1. Анатомія синусового вузла
Синусовий вузол розташований у верхній частині правого передсердя, поблизу місця впадіння верхньої порожнистої вени, у субепікардіальній зоні. Анатомічно він має наступні характеристики:
- Розмір і форма: СА-вузол є невеликою, видовженою структурою, розміром приблизно 10–20 мм у довжину і 2–3 мм у ширину. Його форма може варіювати від веретеноподібної до плоскої.
- Гістологія: Вузол складається з пейсмейкерних клітин (P-клітин), перехідних клітин і фіброзної матриці, оточеної сполучною тканиною. P-клітини є спеціалізованими кардіоміоцитами, які мають здатність до спонтанної деполяризації. Вони менш диференційовані, ніж робочі кардіоміоцити, і мають меншу кількість міофібрил.
- Кровопостачання: Зазвичай СА-вузол живиться від синусової артерії, яка найчастіше (у 55–60% випадків) відходить від правої вінцевої артерії, рідше — від лівої вінцевої артерії або обох. Ця артерія забезпечує стабільний кровотік, що критично важливо для його функціонування.
- Іннервація: СА-вузол густо іннервований симпатичними і парасимпатичними волокнами вегетативної нервової системи, що дозволяє модулювати частоту серцевих скорочень (ЧСС) залежно від фізіологічних потреб.
2. Фізіологія синусового вузла
Синусовий вузол є первинним пейсмейкером серця, тобто він генерує електричні імпульси, які ініціюють серцевий цикл. Його функціонування базується на унікальних електрофізіологічних властивостях P-клітин:
- Спонтанна деполяризація: P-клітини мають здатність до повільної спонтанної деполяризації під час діастоли (фаза 4 потенціалу дії). Цей процес зумовлений:
- “Смішним” струмом (I_f): Натрієвий струм, який активується при гіперполяризації мембрани, забезпечує поступове підвищення мембранного потенціалу.
- Кальцієві струми (I_Ca,T і I_Ca,L): Т-типу (тимчасові) і L-типу (довготривалі) кальцієві канали сприяють деполяризації.
- Калієвий струм (I_K): Зменшення вихідного калієвого струму також сприяє деполяризації.
- Потенціал дії: Після досягнення порогового потенціалу (~ -40 мВ) генерується потенціал дії, який поширюється через передсердя, викликаючи їх скорочення, а потім передається до атріовентрикулярного (АВ) вузла.
- Регуляція: СА-вузол чутливий до вегетативної нервової системи:
- Симпатична стимуляція (через β1-адренорецептори) підвищує ЧСС шляхом активації аденілатциклази, що збільшує циклічний АМФ і прискорює I_f.
- Парасимпатична стимуляція (через M2-холінорецептори) знижує ЧСС, активуючи калієві канали (I_K,ACh) і зменшуючи I_f.
3. Функції синусового вузла
- Первинний пейсмейкер: СА-вузол генерує імпульси з частотою 60–100 за хвилину в стані спокою у здорових дорослих, забезпечуючи ритмічну роботу серця.
- Координація серцевих скорочень: Імпульси від СА-вузла поширюються через передсердя до АВ-вузла, забезпечуючи синхронне скорочення передсердь і шлуночків.
- Адаптація до фізіологічних потреб: Завдяки вегетативній регуляції СА-вузол адаптує ЧСС до змін у фізичному чи емоційному стані (наприклад, підвищення ЧСС під час фізичного навантаження або стресу).
4. Клінічна значимість
Синусовий вузол є критичним для нормального функціонування серця, і його дисфункція може призводити до серйозних клінічних станів:
- Синдром слабкості синусового вузла (СССВ): Це група порушень, пов’язаних із неспроможністю СА-вузла генерувати або проводити імпульси належним чином. Прояви включають:
- Синусову брадикардію (<60 уд/хв у спокої).
- Синусові паузи або арести (зупинка СА-вузла на >2–3 секунди).
- Хронотропну некомпетентність (неможливість адекватно підвищувати ЧСС при навантаженні).
- Тахі-браді синдром (чергування тахікардії та брадикардії).
- Етіологія СССВ: Може бути спричинена ішемією (порушення кровопостачання), фіброзом, запальними процесами, медикаментами (β-блокатори, антагоністи кальцію), електролітними порушеннями або віковими змінами.
- Діагностика: Виконується за допомогою ЕКГ (для виявлення брадикардії, пауз), холтерівського моніторингу, електрофізіологічного дослідження або стресових тестів.
- Лікування:
- Усунення оборотних причин (корекція електролітів, скасування медикаментів).
- Імплантація кардіостимулятора у випадках симптоматичної брадикардії або тривалих пауз.
5. Патології, пов’язані з СА-вузлом
- Синусова тахікардія: ЧСС >100 уд/хв, спричинена фізіологічними (стрес, фізичне навантаження) або патологічними (гіпертиреоз, анемія, інфекція) факторами.
- Синусова аритмія: Фізіологічна варіабельність ЧСС, пов’язана з диханням (ЧСС зростає на вдиху, знижується на видиху), частіше зустрічається у молодих людей.
- Ішемія СА-вузла: Порушення кровопостачання може викликати тимчасову або хронічну дисфункцію.
- Вроджені аномалії: Рідкісні вади, такі як гетеротаксія, можуть впливати на розташування або функцію СА-вузла.
6. Дослідження та сучасні погляди
Сучасні дослідження СА-вузла зосереджені на:
- Молекулярних механізмах: Вивчення іонних каналів (HCN-канали, що відповідають за I_f) відкриває перспективи для фармакологічного впливу на пейсмейкерну активність.
- Біоінженерія: Розробка біологічних пейсмейкерів шляхом генної терапії або використання стовбурових клітин для заміни дисфункціонального СА-вузла.
- Електрофізіологічне картування: Використання 3D-мапінгу для точної діагностики аномалій СА-вузла.
7. Клінічні аспекти для кардіологів
- Моніторинг: Регулярне спостереження за пацієнтами з підозрою на дисфункцію СА-вузла є ключовим, особливо у літніх людей або тих, хто має супутні серцево-судинні захворювання.
- Фармакотерапія: Слід уникати медикаментів, що пригнічують функцію СА-вузла (β-блокатори, дилтіазем, дигоксин) у пацієнтів із СССВ, якщо це не виправдано.
- Інтервенційні методи: Кардіостимулятори залишаються золотим стандартом для лікування симптоматичної дисфункції СА-вузла.
Висновок
Синусовий вузол є надзвичайно складною та важливою структурою, яка забезпечує ритмічну роботу серця. Розуміння механізмів його роботи дозволяє не лише ефективно діагностувати та лікувати пов’язані патології, але й розвивати нові терапевтичні підходи, що можуть радикально змінити підходи до лікування аритмій у майбутньому.
